KONSEP DASAR PENYAKIT
A. DEFINISI
Luka bakar adalah luka yang disebabkan karena pengalihan energi dari suatu sumber panas ke tubuh. Panas dapat dipindahkan lewat hantaran atau radiasi electromagnetic.
(Smeltzer, Suzzane C., 2001)
Luka bakar adalah injury pada jaringan yang disebabkan oleh suhu panas, kimia, elektrik, radiasi dan thermal.
(Arief Mansjoer, dkk, 1999 : 365)
Luka bakar adalah kerusakan atau kehilangan jaringan yang disebabkan kontak dengan sumber panas seperti api, air panas, bahan kimia, listrik, dan radiasi.
( Moenajat, 2001)
Luka bakar adalah suatu trauma yang disebabkan oleh panas, arus listrik, bahan kimia dan petir yang mengenai kulit, mukosa dan jaringan yang lebih dalam.
(Irna Bedah RSUD Dr.Soetomo, 2001)
Jadi dapat disimpulkan, Luka bakar merupakan jenis luka, kerusakan jaringan atau kehilangan jaringan yang diakibatkan sumber panas ataupun suhu dingin yang tinggi, sumber listrik, bahan kimiawi, dan radiasi
B. ANATOMI FISIOLOGI
Kulit menutupi tubuh dan melindungi jarinagn didalamnya. Dimana kulit mengandung banyak ujung saraf dan penting dalam pengaturan suhu tubuh. Kulit merupakan organ tubuh paling besar yang melapisi seluruh bagian tubuh, membungkus daging dan organ-organ yang ada di dalamnya. Luas kulit pada manusia rata-rata + 2 meter persegi dengan berat 10 kg jika ditimbang dengan lemaknya atau 4 kg jika tanpa lemak atau beratnya sekitar 16 % dari berat badan seseorang. Kulit memiliki fungsi melindungi bagian tubuh dari berbagai macam gangguan dan rangsangan luar. Fungsi perlindungan ini terjadi melalui sejumlah mekanisme biologis, seperti pembentukan lapisan tanduk secara terus menerus (keratinisasi dan pelepasan sel-sel kulit ari yang sudah mati), respirasi dan pengaturan suhu tubuh, produksi sebum dan keringat serta pembentukan pigmen melanin untuk melindungi kulit dari bahaya sinar ultra violet matahari. Secara embriologis kulit berasal dari dua lapis yang berbeda, lapisan luar adalah epidermis yang merupakan lapisan epitel berasal dari ectoderm sedangkan lapisan dalam yang berasal dari mesoderm adalah dermis atau korium yang merupakan suatu lapisan jaringan ikat.
1. Struktur Kulit
Struktur kulit terdiri dari tiga lapisan yaitu : kulit ari (epidermis), sebagai lapisan yang paling luar, kulit jangat (dermis, korium atau kutis) dan jaringan penyambung di bawah kulit (tela subkutanea, hipodermis atau subkutis) Sebagai gambaran, penampang lintang dan visualisasi struktur lapisan kulit tersebut dapat dilihat pada gambar berikut :
a. Epidermis merupakan lapisan non vaskuler dan mengandung lapisan yang sangat tebal, keras, dan seperti tanduk mialnya pada area telapak kaki dan tangan dan sanga tipis pada bagian lain, seperti pada badan dan bagian dalam ektremitas. Epidermis terdiri dari beberapa lapisan sel yaitu:
1) Stratum korneum adalah lapisan yang paling superfisial, berbentuk sel gepeng dan tidak memiliki nukleus dan protoplasma yang akan berubah menjadi substansi tanduk yang disebut kreatin yang bersifat tahan air.
2) Stratum Lusidum selnya pipih, bedanya dengan stratum korneum ialah sel-sel sudah banyak yang kehilangan inti butir-butir sel telah menjadi jernih. Lapisan ini hanya terdapat pada telapak tangan dan telapak kaki.
3) Stratum Granulosum adalah lapisan paling dalam yang mengandung beberapa lapisan sel dengan protoplasma granular dan inti tertentu.
4) Stratum basal atau germinativum berbentuk silindris dengan inti yang lonjong di dalamnya terdapat butir-butir yang halus disebut butir melalin warna.
b. Dermis merupakan lapisan kedua dari kulit, batas dengan epidermis dilapisi oleh membran basalis dan disebelah bawah berbatasan dengan subkutis tapi batas ini tidak jelas.Dermis terdiri dari 2 lapisan yaitu:
1) Bagian atas, pars papilaris (stratum papilar)
2) Bagian bawah, retikularis ( stratum retikularis)
Batas antara pars papilaris dengan pars retikularis adalah bagian bawahnya dari subkutis. Baik pars papilaris maupun pars retikularis terdiri dari jaringan ,ikat longgar yang tersusun dari serabut-serabut yaitu serabut kolagen, serabut elastis, dan serabut retikulus.
Serabut ini saling beranyaman dan masing-masing mempunyai tugas yang berbeda.
c. Subkutis terdiri dari kumpulan-kumpulan sel-sel lemak dan diantara grombolan ini berjalan serabut-serabut jarinagn ikat dermis. Sel-sel lemak ini bentuknya bulat denagn intinya terdesak ke pinggir sehingga membentuk seperti cincin. Lapisan lemak ini disebut penikulus adiposa, yang tebalnya tidak sama pada tiap-tiap tempat dan juga pembagian antra laki-laki dan perempuan.
2. Pembuluh Darah dan Saraf
a. Pembuluh Darah
Pembuluh darah kulit terdiri dari 2 anyaman pembuluh darah nadi yaitu:
1. Anyaman pembuluh nadi kulit atas atau luar.
Anyaman ini terdapat antara stratum papilaris dan stratum retikularis dari anyaman ini berjalan atriole pada tiap-tiap papila kori.
2. Anyaman pembuluh darah nadi kulit bawah atau dalam.
Anyaman ini terdapat antara korium dan subkutis, anyaman ini memberikan cabang-cabang pembuluh nadi ke alat-alat tambahan yang terdapat di korium.
b. Susunan Saraf Kulit
Kulit juga seperti organ lain terdapat cabang-cabang saraf spinal dan permukaan yang terdiri dari saraf-saraf spinal dan permukaan yang terdiri dari saraf-saraf motorik dan saraf sensorik. Ujung saraf motorik berguna untuk menggerakkan sel-sel otot yang terdapat pada kulit, sedangkan saraf sensorik berguna untuk menerima rangsangan yang terdapat dari luar kulit.
3. Pelengkap Kulit
a. Rambut
Sel epidermis yang berubah, rambut tumbuh dari folikel rambut di dalam epidermis, folikel rambut ini dibatasi oleh epidermis sebelah atas dasarnya terdapat papila tempat rambut tumbuh, akar berada didalam folikel pada ujung paling dalam dan bagian sebelah lur disebaut batang rambut. Pada folikel rambut ini terdapat otot polos kecil sebagai penegak rambut.
Rambut terdiri dari:
1.Rambut panjang di kepala, pubis dan jenggot
2.Rambut pendek dilubang hidung, liang telinga dan alis
3.rambut bulu lanugo diseluuh tubuh
4.Rambut seksual di pubis dan aksila (ketiak)
b. Kuku
Kuku adalah sel epidermis kulit-kulit yang telah beubah tertanam dalam palung kuku menurut garis lekukan pada kulit. Palung kuku mendapatkan persarafan dan pembuluh darah yang banyak.
Bagian-bagian kuku, terdiri dari:
1. Ujung kuku atas ujung batas
2. Badan kuku yang merupakan bagian yang besar
3. Akar kuku (radik)
c. Kelenjar Kulit
Kelenjar kulit mempunyai lobus yang bergulung-gulung dengan saluran yang keluar lurus merupakn jalan untuk mengeluarkan berbagai zat dari badan.
4. Fungsi Kulit
Kulit sebagai organ paling luar dari tubuh manusia selain mempunyai fungsi utama untuk menjamin kelangsungan hidup juga mempunyai arti lain yaitu estetika, ras, indicator sistemik, dan sarana komunikasi non verbal antara satu dengan yang lain (Adhi Juanda, dkk, 2000).
Kulit mempunyai berbagai fungsi yaitu sebagai berikut :
a. Pelindung atau proteksi Epidermis terutama lapisan tanduk berguna untuk menutupi jaringan- jaringan tubuh di sebelah dalam dan melindungi tubuh dari pengaruh- pengaruh luar seperti luka dan serangan kuman. Lapisan paling luar dari kulit ari diselubungi dengan lapisan tipis lemak, yang menjadikan kulit tahan air. Kulit dapat menahan suhu tubuh, menahan luka-luka kecil, mencegah zat kimia dan bakteri masuk ke dalam tubuh serta menghalau rangsang-rangsang fisik seperti sinar ultraviolet dari matahari.
b. Penerima rangsang Kulit sangat peka terhadap berbagai rangsang sensorik yang berhubungan dengan sakit, suhu panas atau dingin, tekanan, rabaan, dan getaran. Kulit sebagai alat perasa dirasakan melalui ujung-ujung saraf sensesi.
c. Pengatur panas atau thermoregulas Kulit mengatur suhu tubuh melalui dilatasi dan konstruksi pembuluh kapiler serta melalui respirasi yang keduanya dipengaruhi saraf otonom. Tubuh yang sehat memiliki suhu tetap kira-kira 98,6 derajat Farenheit atau sekitar 36,50C. Ketika terjadi perubahan pada suhu luar, darah dan kelenjar keringat kulit mengadakan penyesuaian seperlunya dalam fungsinya masing-masing. Pengatur panas adalah salah satu fungsi kulit sebagai organ antara tubuh dan lingkungan. Panas akan hilang dengan penguapan keringat.
d. Pengeluaran (ekskresi) Kulit mengeluarkan zat-zat tertentu yaitu keringat dari kelenjar-kelenjar keringat yang dikeluarkan melalui pori-pori keringat dengan membawa garam, yodium dan zat kimia lainnya. Air yang dikeluarkan melalui kulit tidak saja disalurkan melalui keringat tetapi juga melalui penguapan air transepidermis sebagai pembentukan keringat yang tidak disadari.
e. Penyimpanan. Kulit dapat menyimpan lemak di dalam kelenjar lemak.
f. Penyerapan terbatas Kulit dapat menyerap zat-zat tertentu, terutama zat-zat yang larut dalam lemak dapat diserap ke dalam kulit. Hormon yang terdapat pada krim muka dapat masuk melalui kulit dan mempengaruhi lapisan kulit pada tingkatan yang sangat tipis. Penyerapan terjadi melalui muara kandung rambut dan masuk ke dalam saluran kelenjar palit, merembes melalui dinding pembuluh darah ke dalam peredaran darah kemudian ke berbagai organ tubuh lainnya.
g. Penunjang penampilan Fungsi yang terkait dengan kecantikan yaitu keadaan kulit yang tampak halus, putih dan bersih akan dapat menunjang penampilan Fungsi lain dari kulit yaitu kulit dapat mengekspresikan emosi seseorang seperti kulit memerah, pucat maupun konstraksi otot penegak rambut.
C. ETIOLOGI
Luka bakar disebabkan oleh pengalihan energi dari suatu sumber panas kepada tubuh melalui hantaran atau radiasi elektromagnetik (Smeltzer, 2001;1911). Berikut ini adalah beberapa penyebab luka bakar, antara lain :
1. Panas (misal api, air panas, uap panas)
2. Radiasi
3. Listrik
4. Petir
5. Bahan kimia (sifat asam dan basa kuat)
6. Ledakan kompor, udara panas
7. Ledakan ban, bom
8. Sinar matahari
9. Suhu yang sangat rendah (frost bite)
D. MANIFESTASI KLINIS
1. Luka bakar derajat I :
a. Kerusakan terbakar pada lapisan epidermis (superficial).
b. Rasa nyeri mereda jika didinginkan
c. Kesemutan
d. Hiperestesia (super sensitivitas)
e. Memerah dan menjadi putih jika ditekan.
f. Minimal atau tanpa edema
g. Contohnya adalah luka bakar akibat sengatan matahari
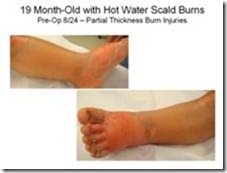
2. Luka bakar derajat II :
a. Kerusakan meliputi epidermis dan sebagian dermis
b. Hiperestesia
c. Sensitif terhadap udara dingin
d. Nyeri karena ujung-ujung saraf sensorik teriritasi.
e. Melepuh, dasar luka berbintik-bintik merah.
f. Edema
· Derajat II dangkal (superficial).
- Kerusakan mengenai bagian superfisial dari dermis.
- Organ-organ kulit seperti folikel rambut, kelenjar keringat, kelenjar sebasea masih utuh.
- Penyembuhan spontan dalam waktu 10-14 hari, tanpa skin graft
· Derajat II dalam (deep).
- Kerusakan hampir seluruh bagian dermis.
- Organ-organ kulit seperti folikel rambut, kelenjar keringat, kelenjar sebasea sebagian besar masih utuh.
- Penyembuhan terjadi lebih lama, tergantung biji epitel yang tersisa. Biasanya penyembuhan lebih dari satu bulan. Bahkan perlu dengan operasi penambalan kulit (skin graft).
3. Luka bakar derajat III
a. Kerusakan meliputi seluruh tebal dermis dan lapisan yang lebih dalam.
b. Tidak dijumpai rasa nyeri dan hilang sensasi, oleh karena ujung-ujung saraf sensorik mengalami kerusakan/kematian.
c. Syok
d. Hematuria dan kemungkinan hemolisis (detruksi sel darah merah).
e. Kering : luka bakar berwarna putih atau gosong
f. Edema
(Brunner & Suddarth, 2002)
E. PATOFISIOLOGI
Luka bakar disebabkan oleh pengalihan energy dari suatu sumber panas kepada tubuh. Panas dapat dipindahkan lewat hantaran atau radiasi elektromagnetik. Akibat pertama luka bakar adalah syok karena kaget dan kesakitan. Pembuluh kapiler yang terpajan suhu tinggi rusak dan permeabilitas meninggi. Sel darah yang ada di dalamnya ikut rusak sehingga dapat terjadi anemia. Meningkatnya permeabilitas menyebabkan edema dan menimbulkan bula yang mengandung banyak elektrolit. Hal itu menyebabkan berkurangnya volume cairan intravaskuler. Kerusakan kulit akibat luka bakar menyebabkan kehilangan cairan akibat penguapan yang berlebihan, masuknya cairan ke bula yang terbentuk pada luka bakar derajat II, dan pengeluaran cairan dari keropeng luka bakar derajat III.
Bila luas luka bakar kurang dari 20%, biasanya mekanisme kompensasi tubuh masih bisa mengatasinya, tetapi bila lebih dari 20%, akan terjadi syok hipovolemik dengan gejala yang khas, seperti gelisah, pucat, dingin, berkeringat, nadi kecil dan cepat, tekanan darah menurun dan produksi urin yang berkurang. Pembengkakan terjadi pelan-pelan, maksimal terjadi setelah delapan jam. Pada kebakaran ruang tertutup atau bila luka terjadi di wajah, dapat terjadi kerusakan mukosa jalan napas karena gas, asap atau uap panas yang terisap. Edema laring yang ditimbulkannya dapat menyebabkan hambatan jalan napas dengan gejala sesak napas, takipnea, stridor, suara serak dan dahak berwarna gelap akibat jelaga.
Dapat juga terjadi keracunan gas CO atau gas beracun lainnya. CO akan mengikat hemoglobin dengan kuat sehingga hemoglobin tak mampu lagi mengikat oksigen. Tanda keracunan ringan adalah lemas, bingung, pusing, mual dan muntah. Pada keracunan yang berat terjadi koma. Bila lebih dari 60% hemoglobin terikat CO, penderita dapat meninggal.
Setelah 12-24 jam, permeabilitas kapiler mulai membaik dan terjadi mobilisasi serta penyerapan kembali cairan edema ke pembuluh darah. Ini ditandai dengan meningkatnya diuresis.
Luka bakar sering tidak steril. Kontaminasi pada kulit mati, yang merupakan medium yang baik untuk pertumbuhan kuman, akan mempermudah infeksi. Infeksi ini sulit diatasi karena daerahnya tidak tercapai oleh pembuluh kapiler yang mengalami trombosis. Padahal, pembuluh ini membawa sistem pertahanan tubuh atau antibiotik. Kuman penyebab infeksi pada luka bakar, selain berasal dari dari kulit penderita sendiri, juga dari kontaminasi kuman saluran napas atas dan kontaminasi kuman di lingkungan rumah sakit. Infeksi nosokomial ini biasanya sangat berbahaya karena kumannya banyak yang sudah resisten terhadap berbagai antibiotik.
Pada awalnya, infeksi biasanya disebabkan oleh kokus Gram positif yang berasal dari kulit sendiri atau dari saluran napas, tetapi kemudian dapat terjadi invasi kuman Gram negatif, Pseudomonas aeruginosa yang dapat menghasilkan eksotoksin protease dari toksin lain yang berbahaya, terkenal sangat agresif dalam invasinya pada luka bakar. Infeksi pseudomonas dapat dilihat dari warna hijau pada kasa penutup luka bakar. Kuman memproduksi enzim penghancur keropeng yang bersama dengan eksudasi oleh jaringan granulasi membentuk nanah.
Infeksi ringan dan noninvasif ditandai dengan keropeng yang mudah terlepas dengan nanah yang banyak. Infeksi yang invasif ditandai dengan keropeng yang kering dengan perubahan jaringan di tepi keropeng yang mula-mula sehat menadi nekrotik; akibatnya, luka bakar yang mula-mula derajat II menjadi derajat III. Infeksi kuman menimbulkan vaskulitis pada pembuluh kapiler di jaringan yang terbakar dan menimbulkan trombosis sehingga jaringan yang didarahinya nanti.
Bila luka bakar dibiopsi dan eksudatnya dibiak, biasanya ditemukan kuman dan terlihat invasi kuman tersebut ke jaringan sekelilingnya. Luka bakar demikian disebut luka bakar septik. Bila penyebabnya kuman Gram positif, seperti stafilokokus atau basil Gram negatif lainnya, dapat terjadi penyebaran kuman lewat darah (bakteremia) yang dapat menimbulkan fokus infeksi di usus. Syok sepsis dan kematian dapat terjadi karena toksin kuman yang menyebar di darah.
Bila penderita dapat mengatasi infeksi, luka bakar derajat II dapat sembuh dengan meninggalkan cacat berupa parut. Penyembuhan ini dimulai dari sisa elemen epitel yang masih vital, misalnya sel kelenjar sebasea, sel basal, sel kelenjar keringat, atau sel pangkal rambut. Luka bakar derajat II yang dalam mungkin meninggalkan parut hipertrofik yang nyeri, gatal, kaku dan secara estetik jelek. Luka bakar derajat III yang dibiarkan sembuh sendiri akan mengalami kontraktur. Bila terjadi di persendian, fungsi sendi dapat berkurang atau hilang.
Pada luka bakar berat dapat ditemukan ileus paralitik. Pada fase akut, peristalsis usus menurun atau berhenti karena syok, sedangkan pada fase mobilisasi, peristalsis dapat menurun karena kekurangan ion kalium.
Stres atau badan faali yang terjadi pada penderita luka bakar berat dapat menyebabkan terjadinya tukak di mukosa lambung atau duodenum dengan gejala yang sama dengan gejala tukak peptik. Kelainan ini dikenal sebagai tukak Curling.
Fase permulaan luka bakar merupakan fase katabolisme sehingga keseimbangan protein menjadi negatif. Protein tubuh banyak hilang karena eksudasi, metabolisme tinggi dan infeksi. Penguapan berlebihan dari kulit yang rusak juga memerluka kalori tambahan. Tenaga yang diperlukan tubuh pada fase ini terutama didapat dari pembakaran protein dari otot skelet. Oleh karena itu, penderita menjadi sangat kurus, otot mengecil, dan berat badan menurun.
Dengan demikian, korban luka bakar menderita penyakit berat yang disebut penyakit luka bakar. Bila luka bakar menyebabkan cacat, terutama bila luka mengenai wajah sehingga rusak berat, penderita mungkin mengalami beban kejiwaan berat. Jadi prognosis luka bakar ditentukan oleh luasnya luka bakar.
Luka bakar mengakibatkan peningkatan permeabilitas pembuluh darah sehingga air, klorida dan protein tubuh akan keluar dari dalam sel dan menyebabkan edema yang dapat berlanjut pada keadaan hipovolemia dan hemokonsentrasi. Burn shock (syok Hipovolemik) merupakan komplikasi yang sering terjadi, manisfestasi sistemik tubuh terhadap kondisi ini adalah :
1. Respon kardiovaskuler
Curah jantung akan menurun sebelum perubahan yang signifikan pada volume darah terlihat dengan jelas. Karena berlanjutnya kehilangan cairan dan berkurangnya volume vaskuler, maka curah jantung akan terus turun dan terjadi penurunan tekanan darah. Keadaan ini merupakan awitan syok luka bakar. Sebagai respon, sistem saraf simpatik akan melepaskan katekolamin yang meningkatkan resistensi perifer (vasokontriksi) dan frekuensi denyut nadi. Selanjutnya vasokontriksi pembuluh darah perifer menurunkan curah jantung.
2. Respon Renalis
Ginjal berfungsi untuk menyaring darah jadi dengan menurunnya volume intravaskuler maka aliran ke ginjal dan GFR menurun mengakibatkan keluaran urin menurun dan bisa berakibat gagal ginjal.
3. Respon Gastro Intestinal
Ada 2 komplikasi gastrointestinal yang potensial, yaitu ileus paralitik (tidak adanya peristaltik usus) dan ulkus curling. Berkurangnya peristaltik usus dan bising usus merupakan manifestasi ileus paralitik yang terjadi akibat luka bakar. Distensi lambung dan nausea dapat mengakibatkan vomitus kecuali jika segera dilakukan dekompresi lampung (dengan pemasangan sonde lambung). Perdarahan lambung yang terjadi sekunder akibat stres fisiologik yang masif dapat ditandai oleh darah dalam feses atau vomitus yang berdarah. Semua tanda ini menunjukkan erosi lambung atau duodenum (ulkus curling).
4. Respon Imunologi
Pertahanan imunologik tubuh sangat berubah akibat luka bakar. Sebagian basis mekanik, kulit sebgai mekanisme pertahanan dari organisme yang masuk. Terjadinya gangguan integritas kulit akan memungkinkan mikroorganisme masuk kedalam luka.
5. Respon Pulmoner
Pada luka bakar yang berat, konsumsi Oksigen oleh jaringan akan meningkat dua kali lipat sebagai akibat dari keadaan hipermetabolisme dan respon lokal (White, 1993) . Cedera pulmoner dapat diklasifikasikan menjadi beberapa kategori yaitu cedera saluran napas atas terjadi akibat panas langsung, cedera inhalasi di bawah glotis terjadi akibat menghirup produk pembakaran yang tidak sempurna atau gas berbahaya seperti karbon monoksida, sulfur oksida, nitrogen oksida, senyawa aldehid, sianida, amonia, klorin, fosgen, benzena, dan halogen. Komplikasi pulmoner yang dapat terjadi akibat cedera inhalasi mencakup kegagalan akut respirasi dan ARDS (adult respiratory distress syndrome).
(Brunner & Suddarth, 2002, edisi 8 : vol. 3)
F. PATHWAY
http://inmybrain9.blogspot.com/2015/06/pathway-luka-bakar.html
G. KLASIFIKASI
1. Berdasarkan penyebab
a. Luka bakar karena api
b. Luka bakar karena air panas
c. Luka bakar karena bahan kimia
d. Luka bakar karena listrik
e. Luka bakar karena radiasi
f. Luka bakar karena suhu rendah (frost bite).
2. Berdasarkan kedalaman jaringan yang rusak
| Kedalaman dan Penyebab Luka bakar | Bagian Kulit yang terkena | Gejala | Penampilan Luka | Perjalanan Kesembuhan |
| Derajat Satu (Superfisial) Tersengat matahari Terkena api dengan intensitas rendah | Epidermis | Kesemutan Hiperestesia (supersensitivitas) Rasa nyeri mereda jika didinginkan | Memerah; menjadi putih ketika ditekan Minimal atau tanpa edema | Kesembuhan lengkap dalam waktu satu minggu Pengelupasan kulit |
| Derajat Dua (Partial Thickness) Tersiram air mendidih Terbakar oleh nyala api | Epidermis dan bagian dermis | Nyeri Hiperestesia Sensitif terhadap udara yang dingin | Melepuh; dasar luka berbintik-bintik merah; epidermis retak; permukaan luka basah Edema | Kesembuhan dalam waktu dua hingga tiga minggu Pembentuka parut dan depigmentasi Infeksi dapat mengubahnya menjadi derajat tiga |
| Derajat tiga (Full Thickness) Terbakar nyala api Terkena cairan mendidih dalam waktu yang lama Tersengat arus listrik | Epidermis, keseluruhan dermis dan kadang-kadang jaringan subkutan | Tidak terasa nyeri, syok, hematuria dan kemungkinan hemolisis, kemungkinan terdapat luka masuk dan keluar (pada luka bakar listrik) | Kering, luka bakar berwarna putih seperti bahan kulit atau gosong, kulit retak dengan bagian lemak yang tampak, edema | Pembentukan eskar, diperlukan pencangkokan, pembentukan parut dan hilangnya kontour serta fungsi kulit, hilangnya satu jari tangan atau ekstremitas bisa terjadi |
Sumber : Smeltzer (2001), Keperawatan Medikal Bedah
Berikut gambar klasifikasi luka bakar berdasarkan kedalamannya:
 | |||
|
|
|


3. Berdasarkan tingkat keseriusan luka
1) American Burn Association menggolongkan luka bakar menjadi tiga kategori, yaitu:
Luka bakar mayor
a) Luka bakar dengan luas lebih dari 25% pada orang dewasa dan lebih dari 20% pada anak-anak.
b) Luka bakar fullthickness lebih dari 20%.
c) Terdapat luka bakar pada tangan, muka, mata, telinga, kaki, dan perineum.
d) Terdapat trauma inhalasi dan multiple injuri tanpa memperhitungkan derajat dan luasnya luka.
e) Terdapat luka bakar listrik bertegangan tinggi.
Luka bakar moderat
a) Luka bakar dengan luas 15-25% pada orang dewasa dan 10-20% pada anak-anak
b) Luka bakar fullthickness kurang dari 10%.
c) Tidak terdapat luka bakar pada tangan, muka, mata, telinga, kaki, dan perineum.
Luka bakar minor
a) Luka bakar minor seperti yang didefinisikan oleh Trofino (1991) dan Griglak (1992) adalah : Luka bakar dengan luas kurang dari 15% pada orang dewasa dan kurang dari 10 % pada anak-anak.
b) Luka bakar fullthickness kurang dari 2%.
c) Tidak terdapat luka bakar di daerah wajah, tangan, dan kaki.
d) Luka tidak sirkumfer.
e) Tidak terdapat trauma inhalasi, elektrik, fraktur.
H. PEMERIKSAAN PENUNJANG
1. Hitung darah lengkap : peningkatan Ht awal menunjukkan hemokonsentrasi sehubungan dengan perpindahan/kehilangan cairan.
2. Elektrolit serum : kalium meningkat karena cedera jaringan /kerusakan SDM dan penurunan fungsi ginjal. Natrium awalnya menurun pada kehilangan air.
3. Alkalin fosfat : peningkatan sehubungan dengan perpindahan cairan interstitiil/ganguan pompa natrium.
4. Urine : adanya albumin, Hb, dan mioglobulin menunjukkan kerusakan jaringan dalam dan kehilangan protein.
5. Foto ronsen dada : untuk memastikan cedera inhalasi
6. Skan paru : untuk menentukan luasnya cedera inhalasi
7. EKG untuk mengetahui adanya iskemik miokard/disritmia pada luka bakar listrik.
8. BUN dan kreatinin untuk mengetahui fungsi ginjal.
9. Kadar karbon monoksida serum meningkat pada cedera inhalasi.
10. Bronkoskopi membantu memastikan cedera inhalasi asap.
11. Albumin serum dapat menurun karena kehilangan protein pada edema cairan.
12. Fotografi luka bakar : memberikan catatan untuk penyembuhan luka bakar selanjutnya. (Marilynn E. Doenges, 2000, Edisi 8)
I. PENATALAKSANAAN KEGAWATAN
Fase Darurat/Resusitasi Perawatan Luka Bakar
1. Penatalaksanaan ditempat kejadian
- Clothing : singkirkan semua pakaian yang panas atau terbakar. Bahan pakaian yang menempel dan tak dapat dilepaskan maka dibiarkan untuk sampai pada fase cleaning.
- Cooling : Dinginkan daerah yang terkena luka bakar dengan menggunakan air mengalir selama 20 menit, hindari hipotermia (penurunan suhu di bawah normal, terutama pada anak dan orang tua). Cara ini efektif samapai dengan 3 jam setelah kejadian luka bakar - Kompres dengan air dingin (air sering diganti agar efektif tetap memberikan rasa dingin) sebagai analgesia (penghilang rasa nyeri) untuk luka yang terlokalisasi - Jangan pergunakan es karena es menyebabkan pembuluh darah mengkerut (vasokonstriksi) sehingga justru akan memperberat derajat luka dan risiko hipotermia - Untuk luka bakar karena zat kimia dan luka bakar di daerah mata, siram dengan air mengalir yang banyak selama 15 menit atau lebih. Bila penyebab luka bakar berupa bubuk, maka singkirkan terlebih dahulu dari kulit baru disiram air yang mengalir.
- Cleaning : pembersihan dilakukan dengan zat anastesi untuk mengurangi rasa sakit. Dengan membuang jaringan yang sudah mati, proses penyembuhan akan lebih cepat dan risiko infeksi berkurang.
- Chemoprophylaxis : pemberian anti tetanus, dapat diberikan pada luka yang lebih dalam dari superficial partial- thickness (dapat dilihat pada tabel 4 jadwal pemberian antitetanus). Pemberian krim silver sulvadiazin untuk penanganan infeksi, dapat diberikan kecuali pada luka bakar superfisial. Tidak boleh diberikan pada wajah, riwayat alergi sulfa, perempuan hamil, bayi baru lahir, ibu menyususi dengan bayi kurang dari 2 bulan
- Covering : penutupan luka bakar dengan kassa. Dilakukan sesuai dengan derajat luka bakar. Luka bakar superfisial tidak perlu ditutup dengan kasa atau bahan lainnya. Pembalutan luka (yang dilakukan setelah pendinginan) bertujuan untuk mengurangi pengeluaran panas yang terjadi akibat hilangnya lapisan kulit akibat luka bakar. Jangan berikan mentega, minyak, oli atau larutan lainnya, menghambat penyembuhan dan meningkatkan risiko infeksi.
- Comforting : dapat dilakukan pemberian pengurang rasa nyeri, berupa
· Paracetamol dan codein (PO-per oral)- 20-30mg/kg
· Morphine (IV-intra vena) 0,1mg/kg diberikan dengan dosis titrasi bolus
· Morphine (I.M-intramuskular) 0,2mg/kg
Selanjutnya pertolongan diarahkan untuk mengawasi tanda-tanda bahaya dari ABC yaitu
Ø Airway and breathing
Perhatikan adanya stridor (mengorok), suara serak, dahak berwana jelaga (black sputum), gagal napas, bulu hidung yang terbakar, bengkak pada wajah. Luka bakar pada daerah orofaring dan leher membutuhkan tatalaksana intubasi (pemasangan pipa saluran napas ke dalam trakea/batang tenggorok) untuk menjaga jalan napas yang adekuat/tetap terbuka. Intubasi dilakukan di fasilitas kesehatan yang lengkap.
Ø Circulation
Penilaian terhadap keadaan cairan harus dilakukan. Pastikan luas luka bakar untuk perhitungan pemberian cairan. Pemberian cairan intravena (melalui infus) diberikan bila luas luka bakar >10%. Bila kurang dari itu dapat diberikan cairan melalui mulut. Cairan merupakan komponen penting karena pada luka bakar terjadi kehilangan cairan baik melalui penguapan karena kulit yang berfungsi sebagai proteksi sudah rusak dan mekanisme dimana terjadi perembesan cairan dari pembuluh darah ke jaringan sekitar pembuluh darah yang mengakibatkan timbulnya pembengkakan (edema). Bila hal ini terjadi dalam jumlah yang banyak dan tidak tergantikan maka volume cairan dalam pembuluh darah dapat berkurang dan mengakibatkan kekurangan cairan yang berat dan mengganggu fungsi organ-organ tubuh. Cairan infus yang diberikan adalah cairan kristaloid (ringer laktat, NaCl 0,9%/normal Saline). Kristaloid dengan dekstrosa (gula) di dalamnya dipertimbangkan untuk diberikan pada bayi dengan luka bakar. Jumlah cairan yang diberikan berdasarkan formula dari Parkland : 3-4 cc x berat badan (kg) x %TBSA + cairan rumatan (maintenance per 24 jam). Cairan rumatan adalah 4cc/kgBB dalam 10 kg pertama, 2cc/kgBB dalam 10 kg ke 2 (11-20kg) dan 1cc/kgBB untuk tiap kg diatas 20 kg. Cairan formula parkland (3-4ccx kgBB x %TBSA) diberikan setengahnya dalam 8 jam pertama dan setengah sisanya dalam 16 jam berikutnya. Pengawasan kecukupan cairan yang diberikan dapat dilihat dari produksi urin yaitu 1cc/kgBB/jam
2. Penatalaksanaan Medis Darurat
Ø Prioritas pertama dalam ruangan darurat tetap ABC
Ø Untuk cedera paru yang ringan, udara pernapasan dilembabkan dan pasien didorong untuk batuk batuk agar sekret saluran napas bisa dikeluarkan. Untuk cedera yang lebih parah, lakukan penghisapan bronkus dan pemberian preparat bronkodilator.
Ø Jika sirkulasi dan respirasinya sudah adekuat, perhatian harus diberikan pada luka bakarnya.
Ø Petugas harus menggunakan APD
Ø Lakukan pengkajian luka bakar, riwayat kesehatan pasien, dan menentukan rencana penanganan menurut kondisi pasien.
Ø Pada sebagian pasien, mungkin harus dipasang kateter vena sentral untuk pemberian infus dalam jumlah besar.
Ø Jika luka bakar melampaui 20% atau jika merasa mual, pasang selang nasogastrik dan dihubungkan dengan alat penghisap untuk mencegah ileus paralitik.
Ø Kateter urine indwelling dipasang untuk memungkinkan pemantauan haluaran urin dan faal ginjal yang lebih akurat.
Ø Perawat harus memperhatikan kebutuhan psikologis pasien dan keluarga.
3. Penatalaksanaan Kehilangan Cairan dan syok
Setelah menangani kesulitan pernapasan, kebutuhan yang paling mendesak adalah terjadinya syok ireversibel dengan menggantikan cairan dan elektrolit yang hilang. Tujuan terapi penggantian cairan adalah untuk mempertahankan cairan dan elektrolit dalam tubuh pasien. Beberapa kombinasi kategori cairan yang dapat digunakan adalah
- Koloid, whole blood, plasma serta plasma expander.
- Kristaloid/elektrolit, larutan natrium klorida fisiologik atau larutan ringer laktat.
- Resusitasi cairan à Baxter.
Dewasa : Baxter.
RL 4 cc x BB x % LB/24 jam.
Anak: jumlah resusitasi + kebutuhan faal:
RL : Dextran = 17 : 3
2 cc x BB x % LB.
Kebutuhan faal:
< 1 tahun : BB x 100 cc
1 – 3 tahun : BB x 75 cc
3 – 5 tahun : BB x 50 cc
½ à diberikan 8 jam pertama
½ à diberikan 16 jam berikutnya.
Hari kedua:
Dewasa : Dextran 500 – 2000 + D5% / albumin.
( 3-x) x 80 x BB gr/hr
100
(Albumin 25% = gram x 4 cc) à 1 cc/mnt.
Anak : Diberi sesuai kebutuhan faal.
4. Pemindahan ke Unit Luka Bakar
Kriteria Perhimpunan Luka Bakar Amerika untuk Rujukan ke Pusat Luka Bakar :
- Luka bakar derajat 3 yang melebihi 5% luas permukaan tubuh pada segala kelompok usia
- Luka bakar derajat 2 dan 3 yang melebihi 10% luas permukaan tubuh pada pasien < 10 tahun atau < 50 tahun
- Luka bakar derajat 2 dan 3 yang melebihi 20% luas permukaan tubuh pada segala kelompok usia yang lain.
- Luka bakar derajat 2 dan 3 yang mengenai muka, tangan, kaki, genetalia, perineum, serta persendian yang besar.
- Luka bakar listrik yang mencakup luka bakar tersambar petir
- Luka bakar kimia dengan ancaman ganguan fungsional atau kosmetik yang serius
- Cedera inhalasi dengan luka bakar
- Luka bakar yang melingkar pada ektremitas dan dada
- Luka bakar pada pasien yang sebelumnya sudah menderita sakit dapat memperumit penanganan
- Luka bakar dengan trauma dimana luka bakar tersebut menghadapi risiko yang terbesar.
Fase Akut atau Intermediet Perawatan Luka Bakar
Pada fase akut ini dilakukan perawatan luka umum seperti :
1. Pembersihan Luka
Hidroterapi dengan perendaman total dan bedside bath adalah terapi rendaman disamping tempat tidur. Selama berendam, pasien didorong agar sedapat mungkin bergerak aktif. Hidroterapi merupakan media yang sangat baik untuk melatih ekstremitas dan membersihkan luka seluruh tubuh.
2. Terapi Antibiotik Topikal
Ada tiga preparat topikal yang sering digunakan yaitu silver sulfadiazin, silver nitrat, dan mafenide asetat.
3. Penggantian Balutan
Dalam mengganti balutan, perawat harus menggunakan APD. Balutan atau kasa yang menempel pada luka dapat dilepas tanpa menimbulkan sakit jika sebelumnya dibasahi dengan larutan salin atau bial pasien dibiarkan berandam selama beberapa saat dalam bak rendaman. Pembalut sisanya dapat dilepas dengan hati-hati memakai forseps atau tangan yang menggunakan sarung tangan steril. Kemudian luka dibersihkan dan didebridemen untuk menghilangkan debris, setiap preparat topikal yang tersisa, eksudat, dan kulit yang mati. Selama penggantian balutan ini, harus dicatat mengenai warna, bau, ukuran, dan karakteristik lain dari luka.
4. Debridement
Tujuannya adalah untuk menghilangkan jaringan yang terkontaminasi oleh bakteri dan benda asing sehingga pasien dilindungi dari invasi bakteri dan untuk menghilangkan jaringan yang sudah mati.
Debridemen ada 3 yaitu
Alami : jaringan mati akan memisahkan diri secara spontan
Mekanis : penggunaan gunting bedah dan forsep untuk memisahkan dan mengangkat jaringan mati.
Bedah : tindakan operasi dengan melibatkan eksisi primer seluruh tebal kulit sampai mengupas kulit yang terbakar.
5. Graft Pada Luka Bakar
Adalah pencacokan kulit. Selama proses penyembuhan luka akan terbentuk jaringan granulasi. Jarinagn ini akan mengisi ruangan ditimbulkan oleh luka, membentuk barier yang merintangi bakteri dan berfungsi sebagai dasar untk pertumbuhan sel epitel.
6. Dukungan Nutrisi
Nutrisi yang diberikan adalah TKTP untuk membantu mempercepat penyembuhan luka.
J. PEMERIKSAAN FISIK
1. Inspeksi :
a. Menentukan derajat luka
b. Area kulit yang tidak terbakar mungkin dingin dan pucat
c. Area kulit yang terbakar akan melepuh, ulkus, nekrosis, atau jaringan parut tebal.
d. Mukosa bibir kering
e. Tanda-tanda inflamasi
Dalam menentukan ukuran luas luka bakar kita dapat menggunakan beberapa metode yaitu :
Rule of nine
a. Merupakan cara yang tepat untuk menghitunng luas daerah yang terhadap luas permukaan tubuh. Adapun prosentasenya adalah sebagai berikut:
1) Kepala dan leher : 9%
2) Dada dan perut : 18%
3) Punggung dan bokong: 18%
4) Tangan kanan dan kiri : 18%
5) Kaki kanan: 18%
6) Kaki kiri : 18%
7) Genital : 1%
b. Metode Lund dan Browder
Metode ini lebih tepat dalam memperkirakan luas permukaan tubuh yang terbakar. Menyatakan bahwa prosentase luka bakar pada berbagai bagian anatomi, khususnya kepala dan tungkai, akan berubah menurut pertumbuhan
Metode Telapak Tangan
Pada banyak pasien dengan luka bakar yang menyebar, metode yang dipakai memperkirakan prosentase luka bakar adalah metode telapak tangan (palm methode). Lebar telapak tangan pesien kurang lebih sebesar 1 % LPTT.
2. Palpasi:
- Denyut nadi (frekuensi, kuat lemahnya)
- Suhu pada luka
KONSEP DASAR ASUHAN KEPERAWATAN INTENSIF
A. PENGKAJIAN
1. Pengkajian Luas Luka Bakar
Metode Rule of Nine’s
Sistem ini menggunakan prosentase kelipatan sembilan terhadap luas permukaan tubuh.
· Dewasa : kepala = 9 %, tangan kanan-kiri = 18%, dada dan perut = 18%, genetalia = 1%, kaki kanan-kiri = 36%, dan punggung = 18%
· Child : kepala = 18%, tangan kanan-kiri = 18% , dada dan perut = 18%, kaki kanan-kiri = 28%, dan punggung = 18%
· Infant : kepala = 18%, tangan kanan-kiri =18%, dada dan perut = 18%, kaki kanan-kiri = 28%, dan punggung = 18%
2. Pengkajian 6B
a. B1 (Breathing)
1) Kaji pola nafas : apakah bernafas spontan atau tidak spontan, apneu, bradipneu, ortopneu, dyspneu.
2) Kaji apakah ada obstruksi benda asing atau tidak
3) Kaji irama nafas cepat atau dangkal
4) Kaji gerakan dinding dada
5) Auskultasi bunyi nafas: vesikuler, stridor, wheezing.
6) Kaji frekuensi nafas/RR
7) Kaji irama nafas: teratur, tidak teratur
8) Kaji adanya penggunaan alat bantu nafas: ventilator, trakeostomi
9) Kaji kesulitan bicara
b. B2 (Bleeding)
1) Pada pasien dengan luka bakar, kaji nadi (teraba atau tidak)
2) Kaji tekanan darah (pasien biasanya dengan hipotensi)
3) Kaji turgor dan warna kulit (pucat, sianosis)
4) Kaji adanya pendarahan berlebihan atau tidak
5) Kaji riwayat kehilangan cairan berlebihan
c. B3 (Brain)
1) Kaji tingkat kesadaran (composmentis, delirium)
2) Kaji refleks pupil (isokor, unisokor)
3) Kaji refleks fisiologis
4) Kaji ansietas (ada atau tidak ada)
5) Kaji adanya keluhan pusing dan peningkatan suhu tubuh
d. B4 (Bladder)
1) Kaji produksi urin (biasanya produksi urin menurun)
2) Pasien terpasang kateter
e. B5 (Bowel)
1) Kaji nafsu makan
2) Kaji keluhan mual, muntah, sulit menelan
f. B6 (Bone)
1) Kaji tingkat nyeri pasien
2) Kaji adanya gangguan aktifitas atau mobilitas fisik
3) Kaji kelemahan otot yang berlebihan
B. DIAGNOSA KEPERAWATAN
1. Pola nafas tidak efektif b/d kebutuhan oksigen meningkat ditandai dengan pasien mengeluh susah bernafas, frekuensi napas 32x/mnt, ada retraksi dada, pasien terlihat sesak napas
2. Nyeri akut b/d kerusakan ujung-ujung saraf karena luka bakar ditandai dengan pasien mengeluh nyeri, wajah pasien tampak meringis, skala nyeri : 7, nadi meningkat sampai 120 x/ mnt
3. Defisit volume cairan b/d output yang berlebihan ditandai dengan turgor kulit menurun, tampak cairan keluar dari luka
4. Gangguan integritas kulit b/d kerusakan permukaan kulit ditandai dengan nekrosis jaringan.
5. Gangguan rasa mual, muntah b/d hiperkalemia ditandai dengan pasien mual dan muntah.
6. Gangguan cardiac output b/d penurunan curah jantung ditandai dengan pasien tampak gelisah.
7. Perfusi jaringan tidak efektif b/d penurunan atau interupsi aliran darah arteri / vena ditandai dengan perubahan jaringan.
8. Gangguan pertukaran gas b/d asidosis metabolik ditandai dengan pasien tampak gelisah.
9. Hipertermi b/d reaksi inflamasi ditandai dengan peningkatan suhu tubuh.
10. Risiko aspirasi b/d penurunan kesadaran.
11. PK syok hipovolemik
12. PK gagal ginjal
13. PK anemia
14. Gangguan citra tubuh b/d kecacatan,kehilangan barier kulit ditandai dengan perasaan negatif tentang diri sendiriketakutan/penolakan berinteraksi dengan orang lain.
15. Ansietas b/d perubahan status kesehatan
16. Kurang pengetahuan b/d kurang informasi
17. Kerusakan mobilitas fisik b/d penurunan ketahanan dan kekuatan otot
18. PK hiponatremia
19. PK ileus paralitik
20. Bersihan jalan napas b/d obstruksi trakeobronkial
21. PK gagal napas akut
22. PK asidosis metabolik
23. PK hiperglikemia
24. Perubahan nutrisi kurang dari kebutuhan b/d peningkatan katabolisme
25. Defisit perawatan diri b/d penurunan ketahanan dan kekuatan otot
C. INTERVENSI
1. Pola nafas tidak efektif b/d kebutuhan oksigen meningkat
Tujuan : setelah diberikan askep selama ... x 24 jam diharapkan pola napas pasien efektif
Kriteria hasil :
ü Menunjukkan frekuensi pernafasan dengan rentang normal (16-24/ menit)
ü Pasien tampak tidak sesak
ü Tidak ada retraksi dada
ü Pasien tidak mengeluh sesak napas
Intervensi :
1. Perhatikan adanya pucat atau warna buah ceri merah pada kulit yang cedera.
R/ : Dugaan adanya hipoksemia atau karbon monoksida
2. Tinggikan kepala tempat tidur dan hindari penggunaan bantal dibawah kepala sesuai indikasi.
R/ : meningkatkan ekspansi paru optimal/fungsi pernafasan. Bila kepala/leher terbakar, bantal dapat menghambat pernafasan, menyebabkan nekrosis pada kartilago telinga yang terbakar dan meningkatkan kontriktur leher.
3. Berikan pelembab oksigen melalui cara yang tepat, seperti masker wajah.
R/ : oksigen memperbaiki hipoksemia/asidosis. Pelembab merupakan pengeringan saluran pernafasan dan menurunkan visikositas sputum.
4. Kaji ulang seri ronsen
R/ : perubahan menunjukkan atelektasis/edema paru tidak dapat terjadi selama 2-3 hari setelah terbakar.
5. Siapkan/bantu intubasi atau trakeostomi sesuai indikasi
R/ : intubasi atau dukungan mekanikal dibutuhkan bila jalan nafas edema atau luka bakar mempengaruhi fungsi paru atau oksigenasi.
2. Gangguan pertukaran gas b/d asidosis metabolik ditandai dengan pasien tampak gelisah.
Tujuan : setelah diberikan askep selama ... x 24 jam diharapkan pertukaran gas pasien adekuat
Kriteria hasil :
3. Tidak ada dispnea
4. Frekuensi respirasi 12-24x/menit
5. Tidak ada penggunaan otot bantu pernapasan
6. Tidak sianosis
7. Tidak ada tanda-tanda gelisah dan agitasi
8. Auskultasi paru bersih
9. Nilai oksimetri lebih dari 96%
10. Kadar analisa gas darah dalam batas normal
Intervensi :
1. Awasi adanya dispnea dan auskultasi paru, perhatikan adanya suara nafas abnormal (mengi, stridor, penurunan bunyi nafas)
R/: obstruksi jalan nafas atau distress pernafasan dapat terjadi cepat atau lambat selama 40 jam pasca luka bakar.
2. Awasi frekuensi pernafasan, penggunaan otot bantu nafas, dan sianosis
R/ : takipnea, penggunaan otot bantu pernafasan dan adanya sianosis menunjukkan distress pernafasan atau edema paru dan membutuhkan intervensi medis
3. Awasi adanya perubahan perilaku atau mental (agitasi, gelisah)
R/ : perubahan kesadaran menunjukkan terjadinya atau memburuknya hipoksia
4. Kolaborasi dalam pemberian oksigen yang sudah dilembabkan
R/ : oksigen yang sudah dilembabkan memberikan kelembapan pada jaringan yang cedera, suplementasi oksigen meningkatkan oksigenasi alveoli.
5. Kolaborasi pemantauan oksimetri dan analisis gas darah
R/ : peningkatan pCO2 dan penurunan pO2 serta saturasi O2 dapat menunjukkan adanya ventilasi mekanik.
3. Nyeri akut b/d kerusakan ujung-ujung saraf karena luka bakar Tujuan : setelah diberikan askep selama ... x 24 jam diharapkan nyeri dapat teratasi atau terkontrol
Kriteria hasil :
· Pasien mengatakan nyeri berkurang
· Pasien tampak rileks
· Skala nyeri 0-3 (tingkat ringan)
· Wajah tidak meringis
· Tidak gelisah
· Tanda vital stabil
Tekanan darah : 110-140 / 60-90 mmHg
Nadi = 80-100 x/mnt
RR = 12-24 x/mnt
Suhu = 36,8o-37,2oC
Intervensi :
1. Observasi dan catat keluhan keluhan nyeri, perhatikan lokasi atau beratnya (skala 0-10) dan efek yang ditimbulkan nyeri
R/ : nyeri hampir selalu ada pada beberapa derajat beratnya keterlibatan jaringan atau kerusakan tetapi paling berat selama penggantian balutan dan debridemen. Perubahan lokasi/ karakter/ intensitas nyeri dapat mengindikasikan terjadinya komplikasi atau perbaikan kembalinya fungsi saraf serta keefektifan intervensi.
2. Pantau tanda-tanda vital
R/ : peningkatan nyeri akan meningkatkan tanda-tanda vital
3. Tutup luka sesegera mungkin kecuali perawatan luka bakar metode pemajanan pada udara terbuka
R/ : suhu berubah dan gerakan udara dapat menybabkan nyeri hebat pada pemajanan ujung saraf
4. Tinggikan ekstremitas luka bakar secara periodik
R/ : peninggian mungkin diperlukan pada awal untuk menurunkan pembentukan edema; setelah perubahan posisi dan peninggian menurunkan ketidaknyamanan serta risiko kontraktur sendi
5. Lakukan penggantian balutan dan debridement setelah pasien diberikan obat dan atau pada hidroterapi
R/ : menurunkan distress fisik dan emosi ketika penggantian balutan dan debridement
6. Pertahankan suhu lingkungan nyaman, berikan lampu penghangat, penutup tubuh hangat.
R/ : pengaturan suhu dapat hilang karena luka bakat mayor. Sumber panas eksternal untuk mencegah menggigil
7. Berikan tindakan kenyamanan dasar contoh pijatan pada area yang tidak sakit, perubahan posisi dengan sering.
R/ : dukungan empati dapat membantu menghilangkan nyeri atau meningkatkan relaksasi.
8. Dorong penggunaan teknik manajemen stres, contoh relaksasi progresif, nafas dalam, bimbingan imajinasi, dan visualisasi.
R/ : memfokuskan kembali perhatian, meningkatkan relaksasi dan meningkatkan rasa kontrol yang dapat menurunkan ketergantungan farmakologis.
9. Kolaborasi pemberian analgesik sesuai indikasi.
R/ : metode IV sering digunakan pada awal untuk memaksimalkan efek otot.
4. Kekurangan volume cairan b/d output yang berlebihan
Tujuan : setelah diberikan askep selama ...x 24 jam diharapkan kebutuhan cairan pasien adekuat
Kriteri hasil :
· Tanda vital stabil
· Haluaran urin 0,5-1,0 ml/kg BB / jam
· Warna urin kuning dan jernih
· Kadar elektrolit serum dalam batas normal
· Berat badan stabil
Intervensi :
1. Pantau tanda-tanda vital
R/ : memberikan pedoman untuk penggantian cairan dan mengkaji respon kardiovaskular. Hipovolemia merupakan resiko utama yang segera terdapat sesudah luka bakar.
2. Pantau haluaran urine tiap jam, perhatikan warna urin, dan timbang berat badan
R/ : Haluaran urin dapat mengindikasikan perfusi renal, kebutuhan dan status cairan. Warna urin merah/hitam menandakan adanya kerusakan otot yang masif
3. Auskultasi bising usus, perhatikan hipoaktif/tak ada bunyi.
R/ : ileus sering berhubungan dengan periode pasca luka bakar tetapi biasanya dalam 36-48 jam dimana makanan oral dapat dijumpai.
4. Perhatikan jumlah kalori, kaji ulang persen area permukaan tubuhterbuka/luka tiap minggu.
R/ : pedoman tepat ntuk pemasukan kalori tepat. Sesuai penyembuhan luka, persentase area luka bakar dievaluasi untuk menghitung bentuk diet yang diberikan dan penilaian yang tepat dibuat.
5. Berikan makan dan makanan kecil sedikit dan sering.
R/ : membantu mencegah distensi gaster/ketidaknyamanan dan meningkatkan pemasukan.
6. Dorong pasien untuk memandang diet sebagai pengobatan dan membuat pilihan makanan/ minuman tinggi kalori/protein.
R/ : kalori dan protein diperlukan untuk mempertahankan berat badan,kebutuhan memenuhi metabolik, dan meningkatkan penyembuhan.
7. Berikan bersihan oral sebelum makan.
R/ : mulut/palatum bersih meningkatkan rasa dan napsu makan yang baik.
8. Lakukan pemeriksaan glukosa strip jari, klinites/asetes sesuai indikasi.
R/ : mengawasi terjadinya hiperglikemia sehubungan dengan perubahan hormonal/kebutuhan atau penggunaan hiperalimentasi untuk memenuhi kebutuhan kalori.
9. Pasang/pertahankan makanan sedikit melalui selang enterik/tambahan bila dibutuhkan.
R/ : memberikan makanan kontinu/tambahan bila pasien tidak mampu untuk menkonsumsi kebutuhan kalori total harian.
10. Awasi pemeriksaan laboraturium, contoh albumin serum,kreatinin, transferin, nitrogen urea urine.
R/ : indikator kebutuhan nutrisi dan keadekuatan diet/terapi.
11. Berikan insulin sesuai indikasi.
R/ : peningkatan kadar glukosa serum dapat terjadi sehungan dengan respon stres terhadap cedera, pemasukan tinggi kalori, kelelahan pankreas.
5. Perfusi jaringan tidak efektif b/d penurunan atau interupsi aliran darah arteri / vena
Tujuan : setelah dilakukan asuhan keperawatan selama ...x 24 jam, diharapkan aliran darah pasien ke jaringan perifer adekuat.
Kriteria hasil :
- nadi perifer teraba dengan kualitas dan kekuatan yang sama
- pengisian kapiler baik
- warna kulit normal pada area yang cedera
Intervensi :
Mandiri
1. Kaji warna, sensasi, gerakan, dan nadi perifer.
R/ : pembentukan edema dapat terjadi secara cepat menekan PD sehingga mempengaruhi sirkulasi PD ke jaringan perifer
2. Tinggikan ekstremitas yang sakit.
R/ :untuk meningkatkan aliran balik vena dan dapat menurunkan edema
3. Ukur TD pada ektremitas yang mengalami luka bakar
R/: untuk mengetahui kekuatan aliran darah ke daerah yang mengalami luka bakar
4. Dorong latihan gerak aktif
R/ : untuk meningkatkan sirkulasi darah lokal dan sistemik
Kolaborasi
1. Pertahankan penggantian cairan
R/: untuk meningkatkan volume sirkulasi dan perfusi jaringan
2. Awasi elektrolit terutama natrium, kalium, dan kalsium
R/: mengawasi terjadinya penurunan curah jantung
3. Hindari injeksi IM atau SC
R/:perubahan perfusi jaringan dan pembentukan edema mengganggu absorpsi obat
6. Kerusakan integritas kulit berhubungan dengan kerusakan permukaan kulit.
Tujuan : setelah dilakukan asuhan keperawatan selama …x 24 jam, diharapkan pasien menunjukkan regenerasi jaringan.
Kriteria hasil :
§ Mencapai penyembuhan tepat waktu pada area luka bakar.
Intervensi :
Mandiri
1. Kaji/catat ukuran,warna, kedalaman luka, perhatikan jaringan nekrotik dan kondisi sekitar kulit
R/ : memberikan informasi dasar tentang kebutuhan penanaman kulit dan kemungkinan petunjuk tentang sirkulasi pada area graft.
2. Berikan perawatan luka bakar yang tepat dan tindakan kontrol infeksi.
R/ : menyiapkan jarinagan untuk penanaman dan menurunkan risiko infeksi/kegagalan graft.
Kolaborasi :
Siapkan/bantu prosedur bedah/balutan biologis, contoh:
1. homograft (allograft)
R/ : graft kulit diambil dari kulit orang itu sendiri atau orang yang sudah meninggal (donor mati) digunakan untuk penutupan sementara pada luka bakar luas sampai kulit orang itu siap ditanam (test graft), untuk menutup luka terbuka secara cepat setelah eskarotomi untuk melindungi jaringan granulasi.
2. Heterograft (xenogratf, porcine)
R/ : kulit graft diambil mungkin dari binatang denganpenggunaan yang sama untuk homograft atau untuk autograft yang berlubang.
3. Autograft
R/ : kulit graft diambil dari bagian pasien yang tak cedera; mungkin ketebalan penuh atau ketebalan parsial.
Daftar pustaka
Brunner and suddart. (1988). Textbook of Medical Surgical Nursing. Sixth Edition. J.B. Lippincott Campany. Philadelpia. Hal. 1293 – 1328.
Carolyn, M.H. et. al. (1990). Critical Care Nursing. Fifth Edition. J.B. Lippincott Campany. Philadelpia. Hal. 752 – 779.
Carpenito,J,L. (1999). Rencana Asuhan Dan Dokumentasi Keperawatan. Edisi 2 (terjemahan). PT EGC. Jakarta.
Djohansjah, M. (1991). Pengelolaan Luka Bakar. Airlangga University Press. Surabaya.
Doenges M.E. (1989). Nursing Care Plan. Guidlines for Planning Patient Care (2 nd ed ). F.A. Davis Company. Philadelpia.
Donna D.Ignatavicius dan Michael, J. Bayne. (1991). Medical Surgical Nursing. A Nursing Process Approach. W. B. Saunders Company. Philadelphia. Hal. 357 – 401.
Engram, Barbara. (1998). Rencana Asuhan Keperawatan Medikal Bedah. volume 2, (terjemahan). Penerbit Buku Kedokteran EGC. Jakarta.
Goodner, Brenda & Roth, S.L. (1995). Panduan Tindakan Keperawatan Klinik Praktis. Alih bahasa Ni Luh G. Yasmin Asih. PT EGC. Jakarta.
Guyton & Hall. (1997). Buku Ajar Fisiologi Kedokteran. Edisi 9. Penerbit Buku Kedoketran EGC. Jakarta
Hudak & Gallo. (1997). Keperawatan Kritis: Pendekatan Holistik. Volume I. Penerbit Buku Kedoketran EGC. Jakarta.
Long, Barbara C. (1996). Perawatan Medikal Bedah. Volume I. (terjemahan). Yayasan Ikatan Alumni Pendidikan Keperawatan Pajajaran. Bandung.
Marylin E. Doenges. (2000). Rencana Asuhan Keperawatan: Pedoman Untuk Perencanaan dan Pendokumentasian Perawatan Pasien Edisi 3. Penerbit Buku Kedoketran EGC. Jakarta.




No comments:
Post a Comment